Preimplantációs Genetikai Diagnosztika – PGD
A preimplantációs genetikai tesztek (PGT, vagy PGD) a prenatális, azaz születés előtti diagnosztika legkorábbi formái. Ez az eljárás a beágyazódás (implantáció) előtti preembrió genetikai vizsgálatát jelenti a lombik eljárások során. Olyan párok esetében alkalmazható, akiknél magas kockázatot állapítottak meg a szakorvosok bizonyos súlyos genetikai problémák átörökítésére tervezett gyermekükre.
Olvassa el Zsuzsáék történenét a vizsgálat kapcsán!
A PGT – M vizsgálatokkal ma már az egy génhez kötött (azaz monogénes) betegségek többszázféle típusát is megbízhatóan ki tudjuk zárni. Ha párjával gyermeket szeretnének, de tudnak arról, hogy valamelyikük családjában előfordult már a ritka genetikai betegségek valamely típusa, akkor mindenképpen érdemes felkeresniük szakembereinket, akikkel egy genetikai konzultáció keretein belül beszélhetik át, miként kerülhető el születendő gyermekük esetleges érintettsége.
A PGT- SR vizsgálat abban az esetben javasolt, ha a szülő kromoszómaállományában található hiba, úgynevezett strukturális rendellenesség vagy transzlokáció.
(A PGT-A vizsgálat olyan szűrővizsgálat, amit nem a szülőknél diagnosztizált genetikai eltérés indokol, hanem a magzat egészségét, a kromoszómaállományát vizsgálja, rendellenességeket keresve. Ez a vizsgálat hazánkban nem engedélyezett.)
PGT vizsgálatokat Magyarországon kizárólag az Istenhegyi Géndiagnosztika végez.
Preimplantációs Genetikai Diagnosztika részletesen
A PGD javallatát képező betegség egyaránt lehet génmutáció (autoszomális domináns, autoszomális recesszív vagy X-kromoszómához kötött) vagy kiegyensúlyozott szerkezeti kromoszóma-rendellenesség eredménye.
Mit mutat ki a PGD?
Monogénesen öröklődő betegségek
Intézetünkben a monogénes betegségek háromféle típusában kínálunk PGD vizsgálatot:
- a testi kromoszómákhoz kötött (autoszomális), domináns módon öröklődő betegségek, ahol a beteg utód születésének kockázata 50%-os,
- a testi kromoszómákhoz kötött (autoszomális), recesszív módon öröklődő betegségek, ahol a beteg utód születésének kockázata 25%-os,
- és az X-kromoszómához kötött, recesszív módon öröklődő rendellenességek, ahol a beteg fiú utódok születésének kockázata 50%-os.
Autoszomális domináns öröklődésű betegségek
Az “autoszomális domináns” öröklődésű betegségek esetében elég egyetlen megváltozott génpéldányt (mutációt) örökölni ahhoz, hogy a születendő gyermek érintett legyen az adott betegségben. A megváltozott gén domináns a normál gén felett, a mutáció pedig a testi – autoszomális – kromoszómákat érinti. A férfiak és a nők egyformán érintettek lehetnek. Domináns öröklődésű betegséget csak a betegséggel érintett személy örökítheti tovább.
Testi kromoszómákhoz kötött, dominánsan öröklődő és PGD-vel kizárható betegségek például a Marfan-szindróma nevű kötőszöveti rendellenesség, a 40 éves kor után jelentkező, gyors szellemi és testi leépülést okozó Huntington-kór, a korai gyermekkorban potenciálisan halálos, izomgyengeséget okozó Dystrophia myotonica, vagy éppen a vakságot okozó retinadegeneráció, a Retinitis pigmentosa domináns változata. Ezeken kívül még több mint százféle autoszomális domináns betegség ismert, amelyek nagy része az intézetükben elvégezhető PGD vizsgálattal szintén elkerülhető.
Autoszomális recesszív öröklődésű betegségek
Az autoszomális recesszív öröklődésű betegségek esetében az érintetté váló utódok két megváltozott génpéldányt örökölnek, mindkét szülőtől egy-egy mutációt (recesszivitás). Azok a gyermekek, akik csak egy megváltozott génpéldányt örökölnek szüleiktől, tünetmentes hordozók lesznek az adott betegség szempontjából. Ez a leggyakoribb öröklésmenet – a mutációk ilyenkor is a testi kromoszómákat érintik.
Testi kromoszómákhoz kötött, recesszíven öröklődő és PGD-vel kizárható betegségek például az elsősorban a tüdőt érintő, gyakran halálos kimenetelű megbetegedés, a cisztás fibrózis, a súlyos szellemi fogyatékossággal járó anyagcserezavar, a Tay-Sachs betegség, a vérszegénység egyik súlyos formája, a β-thalassemia, a mentális károsodással is járó anyagcsere-betegség, a fenilketonúria, a vörösvérsejtek egyik ismert rendellenessége, a sarlósejtes vérszegénység, valamint a mukopoliszacharidózis (MPS) bizonyos formái. Ezeken kívül még több mint háromszázféle autoszomális recesszív betegség ismert, amelyek az intézetükben elvégezhető PGD vizsgálattal szintén elkerülhetők.
A recesszív betegség általában két hordozó, tünetmentes szülő gyermekénél jelenik meg.
X-kromoszómához kötött, recesszív öröklődésű rendellenességek
Az X-kromoszómához kötött, recesszív öröklődésű rendellenességek esetében az X-kromoszóma valamelyik génjét érinti az elváltozás. Fiúknál – tekintve, hogy nekik csak egyetlen X-kromoszómájuk van – hordozó anya esetén 50%-os eséllyel alakulhat ki betegség. Ritka esetben a hordozó nőknél is megjelenhet betegség (a normál X-kromoszóma inaktivációja esetén), még ritkább – szinte elő sem forduló – esetben pedig mindkét X-kromoszómában jelen lehet egy adott mutáció.
Az X-kromoszómához kötött, recesszíven öröklődő és PGD-vel kizárható rendellenességek közé tartozik például a HPRT enzim hiánya miatt kialakuló Lesch-Nyhan szindróma, a korai gyermekkorban halálhoz vezető izomelhalás, a Duchenne-féle izomdisztrófia, a vérzékenység két típusa, a hemofília A és B, a szellemi fogyatékossággal járó törékeny (fragilis) X-szindróma, valamint a mukopoliszacharidózis (MPS) egy másik formája, a Hunter-szindróma. Ide tartozik még számos további, ritkábban előforduló és ezért kevésbé ismert betegség is. Amennyiben egy nő édesapja ilyen típusú betegségben szenved vagy szenvedett, ő maga biztosan hordozó. A beteg férfiak fiaiknak nem tudják átadni a betegséget okozó mutáns gént.
Számbeli és szerkezeti kromoszóma-rendellenességek
Számbeli eltérések
A PGD segítségével egyaránt elkerülhető a Klinefelter-szindróma (XXY), a Turner-szindróma (X), a tripla X (XXX), illetve a dupla Y (XYY) szindrómák tovább örökítése is. A férfiakat érintő Klinefelter-szindróma leggyakrabban előforduló változatában az X-kromoszómából van jelen plusz példány, így a szervezet összes testi sejtje két X és egy Y-kromoszómát hordoz. A kizárólag nőknél előforduló Turner-szindróma nagyjából felénél monoszómiás betegségről van szó, a testi sejtek tehát csak egyetlen X-kromoszómát hordoznak. Tripla X-szindróma esetén az X-kromoszóma egy plusz példánya van jelen a nők összes testi sejtjében, a dupla Y-szindróma pedig az Y-kromoszóma egy plusz példányának jelenléte miatt alakul ki férfiakban.
A további, testi kromoszómákat is érintő – és PGD-vel szintén elkerülhető – kromoszóma-rendellenességről itt olvashat bővebben.
Szerkezeti eltérések
Kiegyensúlyozott transzlokáció
A kiegyensúlyozott transzlokációt hordozó egyének általában nem érintettek, és nincsenek tudatában annak, hogy hordozók. A gyermekvállalás során azonban mindez mégis problémát okozhat, mert a születendő gyermek már nem csak kiegyensúlyozott, hanem kiegyensúlyozatlan transzlokációt is örökölhet. Ebben az esetben valahol már egy felesleges kromoszómaszakasz lesz jelen, vagy az egyik kromoszómából hiányozni fog egy darab. A kiegyensúlyozott transzlokációk szülőkben való jelenlétére általában a spontán vetélések, a meddőség vagy egy korábbi terhességnél felfedezett kiegyensúlyozatlan transzlokáció kivizsgálása során szokott fény derülni
Kiegyensúlyozatlan transzlokáció
A kiegyensúlyozatlan transzlokációt hordozó magzatok általában magzati korban elhalnak, így vetélés következik be. Amennyiben megszületnek, a gyermekek tanulási nehézségekkel, fejlődésbeli elmaradásokkal és testi károsodásokkal küzdhetnek: a tünetek súlyossága attól függ, hogy pontosan mely kromoszómák mely szakaszai az érintettek, illetve milyen mennyiségben hiányzik vagy van jelen felesleges kromoszómaanyag. PGD-vel mindez elkerülhető, így ha valamely szülő kiegyensúlyozott kromoszóma transzlokációt hordoz, érdemes elvégeztetniük a preimplantációs diagnosztikai vizsgálatot.
A kromoszóma-rendellenességek fajtáiról és a kromoszóma-vizsgálatokról itt olvashat bővebben: A meddőség genetikai háttere.
Kinél indokolt a PGD?
Monogénesen öröklődő betegségek
Az öröklött genetikai rendellenességek leggyakoribb formája az egy génhez kötött, monogénes öröklődés. Ezekre a rendellenességekre általánosságban jellemző a családi halmozódás, kockázatuk így családfaelemzéssel állapítható meg.
A monogénesen öröklődő betegségek PGD vizsgálattal történő kizárására azokban az esetekben van lehetőség, ha ismert az adott betegséget okozó mutáció. A vizsgálatot a beágyazódás előtti állapotban lévő preembrión vagy preembriókon (előébrényen) végezzük el – erre a megtermékenyüléstől az úgynevezett hólyagcsíra (blasztociszta) állapot eléréséig van lehetőségünk.
A monogénes betegségek kizárását célzó PGD vizsgálat azon leendő szülők számára javasolt, akiknél magas a genetikai kockázat. Ezt a már említett genetikai konzultáció keretében állapítjuk meg, amely során átnézzük a rendelkezésre álló genetikai leleteket, és részletes családfaelemzést végzünk. Szakemberünk ezt követően tesz javaslatot a PGD vizsgálat elvégzésére a mesterséges megtermékenyítéssel létrehozott előembrión/előembriókon.
A diagnosztikai vizsgálat előkészítéséhez – a magas kockázatú szülőtől történő vérvételen kívül – szükség lehet valamely közeli rokontól (például nagyszülő) származó DNS-mintára is. Ehhez elegendő a szájnyálkahártyából történő mintavétel is, rokonának így nem szükséges személyesen ellátogatnia centrumunkba.
Számbeli és szerkezeti kromoszóma-rendellenességek
A PGD nemcsak a monogénesen öröklődő betegségek, hanem a kromoszómákat érintő különféle rendellenességek preembriókban történő kimutatására is alkalmazható.
Számbeli eltérések
A kromoszómák számbeli eltérései – idegen szóval az aneuploidiák – során hiányzik vagy éppen felesleges, plusz példány(ok)ban van jelen egy testi vagy egy nemi kromoszóma. Ezekre a problémákra általában a párok meddőségi kivizsgálásai során szokott fény derülni.
Szerkezeti eltérések
A másik lehetőség, amikor a PGD során nem a kromoszómák számbeli eltéréseit, hanem a szerkezeti (strukturális) rendellenességeit vizsgáljuk. Ilyenek például a különféle kromoszóma-átrendeződések – idegen szóval transzlokációk – amelynek kétféle típusa, a kiegyensúlyozott és a kiegyensúlyozatlan fajtái fordulhatnak elő a preembrió sejtjeiben. Az első esetben a kromoszómák átrendeződése során összességében nem veszik el vagy keletkezik felesleges kromoszóma-állomány.
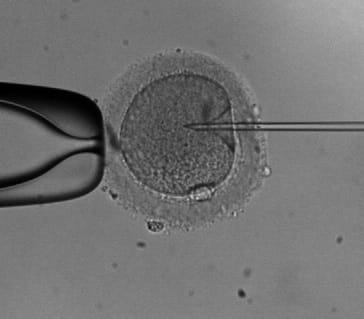
Intracitoplazmatikus spermium injekció (ICSI)
A megtermékenyítést elősegítő mikromanipulációs eljárás, melynek során egyetlen spermiumot fecskendeznek a petesejt citoplazmájába. Általában olyan esetben alkalmazzák, amikor a spermiumok maguktól nem képesek megtermékenyíteni a petesejtet (pld. alcsony spermiumszám, gyenge mozgás stb.). PGD esetében a petesejteket azért célszerű ICSI alkalmazásával megtermékenyíteni, mivel a zona pekllucidához (a petesejt külső burka) kapcsolódó spermiumok genetikai állománya téves vizsgálati eredményhez vezethet.
Hogyan zajlik a PGD?
Mintavétel
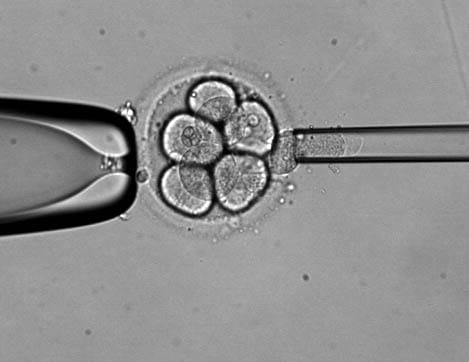
PGD csak in vitro fertilizációs (lombikbébi, IVF) kezeléshez kapcsolódóan végezhető el. Ennek során hormonális stimulációt követően az asszonyoktól több petesejtet nyernek, melyeket a szervezeten kívül termékenyítenek meg. A megtermékenyült petesejtekből fejlődő embriókat általában harmadik vagy ötödik napon ültetik vissza a méhüregbe. A folyamat során lehetőség nyílik arra, hogy genetikai vizsgálat céljára mintát vegyünk. Petesejtek és zigóták (megtermékenyült petesejtek) esetében az ún. sarki teste(ke)t vizsgálják.
- Poláris test biopszia: Petesejtek és zigóták (megtermékenyült petesejtek) esetében az ún. poláris teste(ke)t vizsgálják. Hátránya, hogy csak az anyai genetikai állományáról kapunk információt, illetve, hogy mindössze egy sejtet tudunk vizsgálni.
- Blasztomer biopszia: Háromnapos, 6-8 sejtes embriókból egy-két sejtet (blasztomert) vizsgálnak, a visszaültetés az 5. napon lehetséges. Hátránya, hogy mindössze 1-2 sejt analízise lehetséges, így nem minden embrióról lehet genetikai véleményt adni, illetve viszonylag magas (5-10 %) a fals negatív vagy pozitív eredmények aránya.
- Trophectoderm biopszia: Az ötödik napon hólyagcsíra állapotban az ún. trophectoderm réteg egy kis részletét (3-10 sejtet) szokták eltávolítani a vizsgálat céljából. Ez az eljárás a legmegbízhatóbb, így a jövőben valószínűleg a legelterjedtebb módszer lesz. Hátránya, hogy az embriókat mindenképpen fagyasztani kell, és csak a következő ciklusban lehet az embriókat visszaültetni.
Az ivarsejtek ún. meiotikus osztódás révén keletkeznek. Ez két egymást követő osztódási szakaszból áll. A megtermékenyítésre felkészült (érett) petesejt meiotikus osztódása a második osztódási szakasz metafázisában leáll és normális esetben csak a megtermékenyülés után fejeződik be, a spermium által kiváltott aktiváció következtében.
ZP: zona pellucida (a petesejt külső burka)
OL: oolemma (a petesejet citoplazma membránja)
ST: sarki test (a meiózis első osztódási szakaszának révén létrejött sejt)
A mintavétel során a petesejtet vagy embriót speciális tápoldatba helyezik és annak külső burkán (zona pellucida) apró lyukat nyitnak – általában lézerrel – és azon keresztül egy vékony üveg kapillárissal (mikropipetta) óvatosan kiemelik a vizsgálandó sejte(ke)t.
Harmadik napon az osztódó preembriók általában 5-10 sejtes stádiumban vannak. Preimplantációs genetikai diagnosztika céljára ilyenkor egy vagy két sejtet (blasztomert) szoktak eltávolítani a preembrióból mikromanipulátor segítségével.
A mintát megfelelő előkészítés után genetikai laborba szállítják. A vizsgálat céljától, illetve a kimutatandó betegségtől függően különböző molekuláris biokémiai vizsgálati módszereket alkalmaznak (FISH, PCR, CGH).
Diagnosztika
Monogénes betegségek kimutatása
A monogénes betegségek PGD-vel történő kizárásához úgynevezett PCR-technikát használunk. A PCR a polimeráz-láncreakció rövidítése: a módszer lehetővé teszi, hogy a preembrió(k)ból vett, kicsiny mennyiségű DNS-mintákat elemzésre alkalmas állapotba hozzuk, tehát felsokszorozzuk.
A PCR egy igen érzékeny és specifikus módszer: ennek köszönhetően – az egyéb géndiagnosztikai vizsgálatokhoz hasonlóan – a preimplantációs genetikai diagnosztikai vizsgálatok során is kiválóan alkalmazható. A PGD-re is alkalmas PCR-technikák kifejlesztése – a rendelkezésre álló DNS igen csekély mennyisége miatt – nem volt problémamentes, ma azonban már az is megoldott, hogy mindössze egyetlen sejt DNS állományát is elemezni lehessen, elkerülve ezzel a fenti monogénes betegségek továbbörökítését.
Kromoszóma-rendellenességek kimutatása
A kromoszóma-rendellenességek PGD vizsgálatai során az úgynevezett FISH módszert alkalmazzuk. A FISH a fluoreszcens in situ hibridizáció rövidítése: a vizsgálni kívánt DNS-darabokat fluoreszkáló festékkel jelöljük meg, ami fluoreszcens mikroszkóppal detektálható. A módszer lehetőséget ad arra, hogy akár egyetlen sejtből információt nyerhessünk egy adott kromoszómarégióra vonatkozóan.
Genetika
A genetikai vizsgálatok ma már számos kérdésünkre adhatnak választ. Átadhatok-e tudtomon kívül betegséget a gyermekemnek? Állhat-e a genetika a háttérben, ha nem jön a baba? Kisgyermekemnél problémákat találtak, elképzelhető, hogy genetikai betegsége van? Örökölhettem rákra, vagy más betegségre való hajlamot? Várjuk genetikai tanácsadásunkon, hogy szakorvosaink javaslatai alapján késlekedés nélkül elindulhat a megfelelő úton!
Genetikai tanácsadás terhesség előtt »klinikai genetikussal: Dr. Tankó Lenke » | Dr. Varga Norbert » | 32 000 Ft |
Genetikai hordozóságszűrés gyermeket tervező pároknak (egy fő) » (1 fő)az ár tartalmazza a genetikai szaktanácsadást is, eredmény 1 hónap | 279 000 Ft |
Genetikai hordozóság szűrés gyermeket tervező pároknak (a pár mindkét tagjának egyidejű vizsgálata) »az ár tartalmazza a genetikai szaktanácsadást is, eredmény 1 hónap | 490 000 Ft |
Felnőtt spinális izomatrófia (SMA) hordozóságszűrő vizsgálat »genetikai tanácsadás, genetikai konzultáció szükséges | 49 000 Ft |
Preimplantációs Genetikai Diagnosztika (PGD)
genetikai tanácsadás szükséges | 60 000 Ft / ciklus + 30 000 Ft / embrió |
Preimplantációs Genetikai Diagnosztika (PGD)
genetikai tanácsadás szükséges | beállítási díj 650 000 Ft; 130 000 Ft / ciklus + 75 000 Ft / embrió |
Kariotipizálás (citogenetikai kromoszóma vizsgálat) »vérvétel minden hétköznap 9:00-14:30 óra között, előzetes időpontfoglalás szükséges, eredmény 6-8 hét | 45 000 Ft |
Y-kromoszóma mikrodeléció (AZF) vizsgálat | 49 000 Ft |
Genetikai konzultáció és tanácsadás, genetikai hordozóságszűrés gyermeket tervező pároknak, menedzsergénszűrés, a laktóz- és gluténérzékenység genetikai vizsgálata, trombózishajlam-vizsgálat és HLA-B27 meghatározás reumás betegségek, krónikus ízületi gyulladás, ízületi fájdalom vagy merevség jelenléte, illetve különféle autoimmun betegségek gyanúja esetén.
Genetikai tanácsadás »klinikai genetikussal: Dr. Tankó Lenke » | Dr. Varga Norbert » | 32 000 Ft |
Genetikai hordozóságszűrés gyermeket tervező pároknak (egy fő) » (1 fő)az ár tartalmazza a genetikai szaktanácsadást is, eredmény 1 hónap | 279 000 Ft |
Genetikai hordozóság szűrés gyermeket tervező pároknak (a pár mindkét tagjának egyidejű vizsgálata) »az ár tartalmazza a genetikai szaktanácsadást is, eredmény 1 hónap | 490 000 Ft |
Felnőtt spinális izomatrófia (SMA) hordozóságszűrő vizsgálat »genetikai tanácsadás, genetikai konzultáció szükséges | 49 000 Ft |
Újszülöttkori Spinális izomatrófia (SMA) betegség szűrővizsgálata »genetikai tanácsadás, genetikai konzultáció szükséges | 38 000 Ft |
Menedzsergén-szűrés – Apo E genotípus meghatározás »
18 év alatt orvosi beutaló szükséges | 30 000 Ft |
Gluténérzékenység genetikai hajlam vizsgálat »18 év alatt orvosi beutaló szükséges | 33 000 Ft |
Laktózérzékenység vizsgálat »18 év alatt orvosi beutaló szükséges, csecsemőknél fájdalommentes szájnyálkahártya törlet | 16 500 Ft |
Trombózishajlam vizsgálat »V. faktor Leiden, MTHFR C677T, MTHFR A1298C, II. faktor Prothrombin gén mutációk 18 év alatt orvosi beutaló szükségesVérvétel minden hétköznap 9:00-14:30 óra között, előzetes időpontfoglalás szükséges. | 30 000 Ft |
V. faktor Leiden mutáció | 12 500 Ft |
II. faktor (prothrombin) G20210A mutáció | 12 500 Ft |
MTHFR C677T mutáció | 12 500 Ft |
MTHFR A1298C mutáció | 12 500 Ft |
HLA-B27 antigén meghatározás »18 év alatt orvosi beutaló szükséges | 29 000 Ft |
Genetikai tanácsadás beteg gyermeknél és genetikai konzultáció, génpanel vizsgálat feltételezett genetikai betegség esetén. Centrumunkban többféle ritka betegség (például Fragilis X-szindróma, Duchenne/Becker izomdisztrófia, spinális izomatrófia) genetikai vizsgálata is biztosított.
Genetikai tanácsadás beteg gyermek esetén »klinikai genetikussal: Dr. Tankó Lenke » | Dr. Varga Norbert » | 32 000 Ft |
Genetikai konzultációhumángenetikussal: Dr Karcagi Veronika » | 25 000 Ft |
Öröklődő genetikai rendellenességek vizsgálata »genetikai tanácsadás, genetikai konzultáció szükséges | egyedi ár |
Spinális izomatrófia (SMA) genetikai vizsgálata »genetikai tanácsadás, genetikai konzultáció szükséges | 49 000 Ft |
Cisztás fibrózis szűrés »genetikai tanácsadás szükséges, eredmény 7-10 munkanap | 85 000 Ft |
Fragilis X-szindróma genetikai vizsgálata »genetikai tanácsadás szükséges, eredmény 8 hét | 105 000 Ft |
Genetikai tanácsadás beteg gyermeknél és genetikai konzultáció, génpanel vizsgálat feltételezett genetikai betegség esetén. Centrumunkban többféle neurológiai betegség (öröklődő perifériás neuropátiák, Leber-féle öröklődő optikus neuropátia, öröklődő végtagi izomdisztrófiák) genetikai vizsgálata is biztosított.
Genetikai tanácsadás »klinikai genetikussal: Dr. Tankó Lenke » | Dr. Varga Norbert » | 32 000 Ft |
Genetikai konzultációhumángenetikussal: Dr Karcagi Veronika » | 25 000 Ft |
Gyermekneurológiai szakorvosi kontroll vizsgálat » | 36 000 Ft |
Gyermekneurológiai szakorvosi vizsgálatDr.Herczegfalvi Ágnes osztályvezető egyetemi docens rendelésénAz ár az esetlegesen javasolt laborvizsgálatok árát nem tartalmazza | 25 000 Ft |
Génpanel vizsgálat – hasonló klinikai tüneteket okozó gének egyidejű analízisére »genetikai tanácsadás, genetikai konzultáció szükséges | egyedi ár |
Spinális izomatrófia (SMA) genetikai vizsgálata »genetikai tanácsadás, genetikai konzultáció szükséges | 49 000 Ft |
Újszülöttkori Spinális izomatrófia (SMA) betegség szűrővizsgálata »genetikai tanácsadás, genetikai konzultáció szükséges | |
Duchenne/Becker-féle izomdisztrófia (DMD) genetikai vizsgálata »genetikai tanácsadás, genetikai konzultáció szükséges | 165 000 Ft |
Fragilis X-szindróma genetikai vizsgálata »genetikai tanácsadás szükséges, eredmény 8 hét | 105 000 Ft |
Öröklődő perifériás neuropátiák genetikai vizsgálata »genetikai tanácsadás, konzultáció szükséges | egyedi ár |
Öröklődő végtagövi izomdisztrófiák genetikai vizsgálata »genetikai tanácsadás, konzultáció szükséges | egyedi ár |
Leber-féle öröklődő optikus neuropátia genetikai vizsgálata »genetikai tanácsadás, konzultáció szükséges | egyedi ár |
Miotóniás disztrófiák - Dystrophia myotonica (DM1 és DM2) genetikai vizsgálata »genetikai tanácsadás, konzultáció szükséges | egyedi ár |
Facioscapulohumeralis izomdisztrófia (FSHD) genetikai vizsgálata »genetikai tanácsadás, konzultáció szükséges | egyedi ár |
Az Istenhegyi Géndiagnosztikai Centrum célja, hogy az elérhető legátfogóbb genetikai szűrővizsgálatot nyújtsa az örökletes rákhajlamosító mutációk felderítésére. 134 gént vizsgáló génpanelünkkel a legtöbb jelenleg ismert ilyen gén vizsgálható. Öröklődő emlő- és petefészekrákhajlam szűrés, öröklődő vastagbélrákhajlam szűrés.
Genetikai tanácsadás »klinikai genetikussal: Dr. Tankó Lenke » | Dr. Varga Norbert » | 32 000 Ft |
Örökletes rákhajlam komplex csomag – emlőrák és petefészekrák »Részletes előzetes onkológiai és genetikai szaktanácsadás, komplex molekuláris genetikai vizsgálatés utólagos onkológia és genetikai szaktanácsadás | 360 000 Ft |
Öröklődő mell-és petefészekrák szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő prosztatarák szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő gyomorrák szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő veserák szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő multiplex endokrin neoplázia szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő pajzsmirigyrák szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő mellékpajzsmirigyrák szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Neurofibromatózis (NF1, NF2) szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő retinoblasztóma szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Pheokromocytoma szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő familiáris paraganglioma szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő melanoma szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő chondrosarcoma szűrése »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő vastagbélrák szűrés »az ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő hasnyálmirigyrák szűrésaz ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Öröklődő méhnyálkahártyarák szűrésaz ár tartalmazza a genetikai szaktanácsadást is | 290 000 Ft |
Kardiológiai genetikai vizsgálatunk során Ön átfogó képet kaphat arról, hogy érintett lehet-e örökletesen előforduló szívbetegségben. Vizsgálatunk kiemelt területe a szívizom-elfajulások, más néven kardiomiopátiák genetikai kockázatának előrejelzése.
Genetikai tanácsadás »klinikai genetikussal: Dr. Tankó Lenke » | Dr. Varga Norbert » | 32 000 Ft |
Genetikai hajlamszűréssel kombinált kardiológiai szűrőcsomag » | 111 000 Ft |
Menedzsergén-szűrés – Apo E genotípus meghatározás »
18 év alatt orvosi beutaló szükséges | 30 000 Ft |
Trombózishajlam vizsgálat »V. faktor Leiden, MTHFR C677T, MTHFR A1298C, II. faktor Prothrombin gén mutációk 18 év alatt orvosi beutaló szükségesVérvétel minden hétköznap 9:00-14:30 óra között, előzetes időpontfoglalás szükséges. | 30 000 Ft |
V. faktor Leiden mutáció | 12 500 Ft |
II. faktor (prothrombin) G20210A mutáció | 12 500 Ft |
MTHFR C677T mutáció | 12 500 Ft |
MTHFR A1298C mutáció | 12 500 Ft |